Bijące serce, oddychające płuca, żywa wątroba… wszystko w pudełku
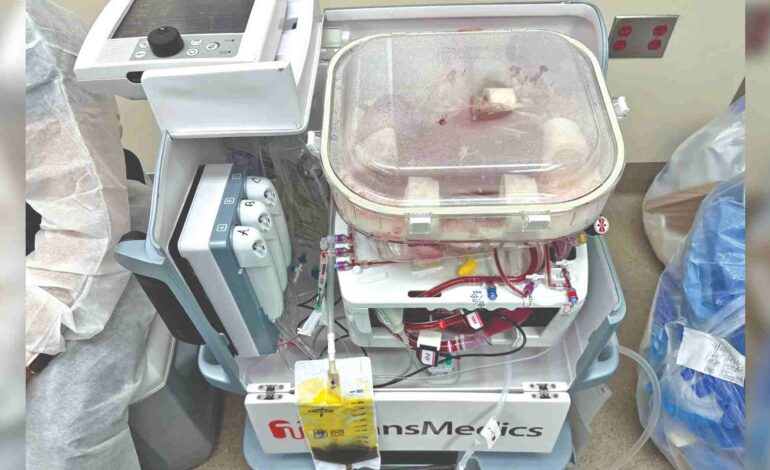
CZENNAI: W pewnym sensie ludzka wątroba na sali operacyjnej szpitala Northwestern Memorial Hospital w Chicago była żywa. Krew krążąca w tkankach dostarczała tlen i usuwała produkty przemiany materii, a narząd wytwarzał żółć i niezbędne dla organizmu białka.
Jednak dawca zmarł dzień wcześniej, a wątroba znajdowała się w pudełkowatym plastikowym urządzeniu. Organ zawdzięczał swoją żywotność maszynie, która konserwowała go do przeszczepienia potrzebującemu pacjentowi.
„To trochę science fiction” – powiedział dr Daniel Borja-Cacho, chirurg transplantolog pracujący w szpitalu.
Perfuzja, jak się ją nazywa, zmienia każdy aspekt procesu przeszczepiania narządów, od sposobu działania chirurgów, przez typy pacjentów, którzy mogą oddawać narządy, po wyniki dla biorców.
Od 2020 r. w Northwestern liczba przeszczepów wątroby wzrosła o 30%. W całym kraju liczba przeszczepów płuc, wątroby i serca wzrosła w 2023 r. o ponad 10%, co stanowi jeden z największych wzrostów rok do roku od dziesięcioleci.
Dlaczego perfuzja?
Bez przepływu krwi narządy szybko ulegają zniszczeniu. Właśnie dlatego klinicyści od dawna uważali, że idealny dawca narządów to osoba, która znajduje się w stanie śmierci mózgowej, ale którego serce nadal bije, utrzymując narządy przy życiu do czasu dopasowania ich do biorców.
Aby zminimalizować ryzyko uszkodzenia narządów po ich usunięciu z krwi dawcy, a przed podłączeniem do krwi biorcy, chirurdzy schładzali je do temperatury nieco powyżej punktu zamarzania, co znacznie spowalniało ich procesy metaboliczne. Wydłuża to okno, w którym można przeszczepiać narządy, ale tylko na krótko. Wątroby zachowują żywotność nie dłużej niż 12 godzin, a płuca i serca bliżej sześciu.
Po latach rozwoju pierwsze urządzenie do konserwacji płuc poprzez perfuzję uzyskało aprobatę FDA w 2019 r. Urządzenia do perfuzji serca i wątroby zostały zatwierdzone pod koniec 2021 r. Urządzenia zasadniczo pompują krew lub natleniony płyn przez rurki do naczyń krwionośnych dawcy organ. Ponieważ komórki w perfundowanym narządzie nadal funkcjonują, klinicyści mogą lepiej ocenić, czy narząd będzie się dobrze rozwijał w organizmie biorcy.
Zachęceni tymi informacjami chirurdzy transplantacyjni zaczęli wykorzystywać narządy od starszych lub bardziej chorych dawców, których w przeciwnym razie mogliby odrzucić, powiedział dr Kris Croome, profesor chirurgii w Mayo Clinic na Florydzie. „Zajmujemy się narządami, których nigdy wcześniej nie mielibyśmy i widzimy dobre wyniki” – dodał.
Perfuzja ułatwia także wyczerpujący proces odzyskiwania i przeszczepiania narządów, wielogodzinne operacje, które lekarze często przeprowadzają na czas, rozpoczynając w środku nocy i kończąc jedna po drugiej. Teraz zespoły chirurgiczne mogą odzyskać narząd, przeprowadzić perfuzję przez noc podczas snu i dokończyć przeszczep rano bez obawy, że opóźnienie mogłoby spowodować uszkodzenie narządu.
Być może najważniejsze, perfuzja otworzyła drzwi do dawstwa narządów przez pacjentów w śpiączce, których rodziny odłączyły urządzenia podtrzymujące życie, co ostatecznie doprowadziło do zatrzymania ich serca. Co roku w ten sposób, po ustaniu krążenia, umierają dziesiątki tysięcy ludzi, ale rzadko byli oni kandydatami na dawców, ponieważ proces umierania pozbawiał ich narządy tlenu.
Skok w przeszczepach
Obecnie chirurdzy perfuzują te narządy, albo usuwając je do maszyny, albo w mniej zaawansowany technologicznie sposób, recyrkulując krew w tym obszarze ciała dawcy. A to uczyniło je znacznie bardziej atrakcyjnymi do przeszczepu.
Jak wynika z analizy danych United Network for Organ Sharing, organizacji non-profit obsługującej amerykański system przeszczepów, od 2020 r. liczba przeszczepów wątroby po śmierci krążeniowej dawcy podwoiła się. Chirurdzy nigdy nie używali serc od takich dawców ze względu na wrażliwość narządów na brak tlenu. Ale w 2023 r., dzięki perfuzji, przeszczepiono ich ponad 600.
Ośrodki transplantacyjne stwierdziły, że dzięki wykorzystaniu tej nowej kadry dawców będą mogły szybciej znaleźć narządy. Doktor Shimul Shah, dyrektor programu przeszczepiania narządów na Uniwersytecie Cincinnati, powiedział: „Perfuzja zasadniczo wymazała naszą listę oczekujących na wątroby. Nigdy nie myślałem, że kiedykolwiek to powiem.”
Drogie technologie
Jedną z przeszkód w przyjęciu tej technologii mogą być koszty. Przy tempie wymaganym przez producentów urządzeń perfuzja narządu poza ciałem może zwiększyć cenę przeszczepu o ponad 65 000 dolarów. Mniejsze szpitale mogą nie być w stanie uzasadnić takiego wydatku.
Niektórzy chirurdzy stwierdzili jednak, że technologia ta może mimo wszystko zaoszczędzić pieniądze, ponieważ pacjenci, którym poddano perfuzję narządów, na ogół opuszczają szpital szybciej i z mniejszą liczbą powikłań, a także uzyskują lepsze średnio- i długoterminowe wyniki.
Chirurdzy wciąż badają górną granicę tego, jak długo perfundowane narządy mogą przetrwać poza ciałem, a w miarę ciągłego rozwoju technologii operacji przeszczepów niektórzy twierdzą, że to dopiero początek.






